Когда у женщины диагностируется рак молочной железы, возникает много вопросов после понятного первоначального смятения. Один из них уверен: «С какими методами лечения я буду иметь дело?» П.Д. мед. Кристоф Тауш из Центра молочной железы в Цюрихе дает обзор и объясняет, как диагностика, хирургия и различные методы лечения выстраиваются до и после операции.
диагноз
Диагноз рака молочной железы всегда ставится сегодня путем взятия ткани (биопсия) с подозрительными данными. Процедуры визуализации (маммография, ультразвук, возможно магнитно-резонансная томография) исключают дальнейшие результаты в той же груди и на противоположной стороне, а также вовлечение связанных лимфатических узлов в подмышку. Если наследственный рак молочной железы подозревается из-за семейного анамнеза или характера опухоли, рекомендуется генетическое консультирование. Например, ПЭТ-КТ является одним из исследований, которые исключают перемещение в другие органы. Они проводятся только для опухолей с более высоким риском.
Междисциплинарное планирование и лечение
Лечение предпочтительно проводить в сертифицированном центре молочной железы или дочернем учреждении. Это гарантирует, что специалисты из всех дисциплин с большим опытом заботятся о пациенте. Более 60% всех больных раком молочной железы в Швейцарии в настоящее время проходят лечение в сертифицированных центрах молочной железы.
Химиотерапия, в зависимости от ситуации до операции
На предоперационном совещании хирург, рентгенолог, онколог, патолог, пластический хирург и медсестра по уходу за грудью (специалист по уходу за молочными железами) определяют план лечения до операции. Операция не обязательно является первым шагом в лечении. Если перед операцией уже ясно, что пациенту потребуется химиотерапия (большие или агрессивные опухоли, обширное поражение лимфатических узлов), это может быть предпочтение операции. Это означает, что больше женщин могут перенести операцию по сохранению груди, необходимо удалить меньше лимфатических узлов, заметен ответ на химиотерапию, и пациенты могут быть более мотивированы на химиотерапию, если опухоль будет соответственно уменьшена. Предоперационная химиотерапия часто приводит к полному исчезновению опухоли.
Операция по сохранению груди или мастэктомия (уменьшение груди)
Перед операцией необходимо определить, можно ли сохранить грудь (около 70%) или ее нужно удалить. Сохраняющие грудь операции должны гарантировать, что опухоль, включая ее предгорья, полностью удалена. Вторичные вмешательства могут быть в значительной степени предотвращены ультразвуковыми или рентгенологически контролируемыми операциями. Сохранение груди имеет смысл, только если контур груди приблизительно восстановлен. В половине операций по сохранению груди это делается удовлетворительно с удалением опухоли и простым закрытием ткани. Если необходимо удалить больше ткани, используются так называемые «онкопластические» процедуры. В зависимости от размера груди, формы груди, расположения опухоли и характера ткани, оставшаяся ткань смещается так, что контур груди восстанавливается. Если используется метод сокращения груди, размер другой груди должен быть скорректирован, что является обязательным для компаний медицинского страхования по всей Швейцарии с января 2015 года.
Удаление молочной железы (мастэктомия) в основном выполняется, если опухоль слишком обширна, если одновременно можно продемонстрировать несколько результатов, если имеются признаки генетической нагрузки или если пациент желает. С удалением груди сегодня, немедленная реконструкция (немедленная реконструкция) может быть предложена в большинстве случаев. В результате одновременной операции, помимо значительного психологического преимущества для женщины, можно сохранить большую часть кожи, возможно, также сосок, что уменьшает количество шрамов и поддерживает естественную форму груди.
Удаление лимфатического узла
При каждом опухолевом заболевании важно знать, поражены ли связанные лимфатические узлы. В прошлом, если для этого вам приходилось удалять все лимфатические узлы из подмышечной впадины, в большинстве случаев достаточно удалить только дозорные лимфатические узлы (то есть те один-три лимфатических узла, в которые сначала попадает лимфа из пораженной ткани). Выводы охранника являются репрезентативными для других подмышечных лимфатических узлов. Операция единственного опекуна может избежать возможных неприятных побочных эффектов операции на руке (лимфатический застой на руке, онемение из-за повреждения кожного нерва, скопление жидкости в полости раны). Сегодня, при определенных обстоятельствах, даже единственное вовлечение сторожевого лимфатического узла может обойтись без полного удаления лимфатического узла.
Лечение после операции
Чтобы предотвратить рецидив, каждый пациент получает так называемую «адъювантную» терапию. Лучевое лечение (лучевая терапия) в первую очередь направлено на предотвращение локального рецидива, лекарственная терапия (антигормональная, химиотерапия и терапия антителами) в первую очередь направлена на предотвращение колонизации в других органах (метастазы). Какой из методов лечения будет использоваться, определяется индивидуально для каждого пациента на послеоперационной междисциплинарной конференции.
Лучевая терапия (лучевая терапия)
Если грудь сохранена, необходима дополнительная лучевая терапия. Это состоит из облучения всей молочной железы и, как правило, также дополнительного облучения мишенью в бывшей опухолевой области (усиление). Увеличение может также быть сделано во время операции, используя специальные аппликаторы.
После удаления молочной железы оставшаяся кожа и ткани грудной клетки, а также остальные лимфатические каналы облучаются только в случае очень больших опухолей или при поражении нескольких лимфатических узлов.
Продолжительность облучения варьируется от 3 до 6 недель, и ежедневно вводится только небольшая доза для защиты здоровых тканей.
Антигормональная терапия
Если есть опухоль, в которой рост клеток рака молочной железы стимулируется женскими гормонами, в любом случае рекомендуется антигормональная (эндокринная) терапия. Это вызывает подавление образования этих гормонов или их стимулирующих рост эффектов на раковые клетки. До изменения (менопауза) тамоксифен в основном вводят, возможно, в сочетании с лекарственной дезактивацией яичников. После менопаузы в дополнение к тамоксифену используются так называемые ингибиторы ароматазы. Сегодня многие пациенты расширяют свою эндокринную терапию с 5 до 10 лет.
Химиотерапия
Если опухоль не чувствительна к гормонам (антигормональная терапия также не работает) или если опухоль имеет высокий риск рецидива, используется химиотерапия. В отдельных случаях профили генов опухолевой ткани определяют, действительно ли химиотерапия необходима для антигормональной терапии.
Химиотерапия проводится по разным схемам. Наиболее важными веществами являются антрациклины и таксаны. В зависимости от схемы терапия проводится с недельными, двухнедельными или трехнедельными интервалами и длится в общей сложности от трех до шести месяцев. В последние годы использование множества различных поддерживающих мер сделало химиотерапию более удобной для пациентов. В последнее время появилась надежда на новые охлаждающие колпаки, которые носят во время введения химиотерапии, чтобы уменьшить потерю волос у пациентов.
Терапия антителами в Her-2Gen
Если опухоль имеет ген Her-2, который способствует быстрому росту и распространению, лечение антителами с трастузумабом используется в течение всего года. Как и химиотерапия, эта терапия в основном вводится внутривенно и работает только в сочетании с химиотерапией. Для того, чтобы хорошо лечить побочные эффекты терапии и выявлять возможные рецидивы достаточно рано, пациенты с раком молочной железы проходят регулярные контрольные осмотры.
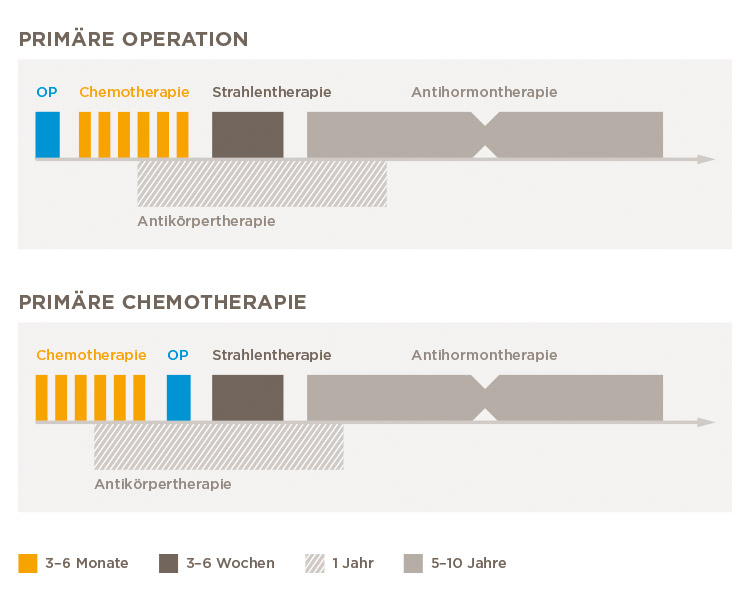
В зависимости от ситуации лечение рака молочной железы начинается с хирургического вмешательства или химиотерапии.